Co je autoimunitní onemocnění?
úvod
Termín autoimunitní onemocnění zahrnuje celou skupinu různých nemocí. Jeden jmenuje Nadměrná reakce buněk našeho imunitního systému směrem k vlastním buňkám těla, což vede k poškození příslušného orgánu.

Náš imunitní systém zažívá začátek lidského vývoje otisk v brzlíku. Tento orgán hraje v ústřední roli Výběr tzv. T buněk. Přežít mohou pouze buňky, které jsou schopny rozpoznat vlastní buňky těla. Všechny ostatní jsou seřazeny. Tak toto tělo vytváří Mechanismus obrany proti zahraničním strukturám. Patří sem viry a bakterie, ale také jiné mikroorganismy a látky dodávané zvenčí.
Imunitní systém je údajně schopen rozpoznat a tolerovat své vlastní buňky a současně chránit tělo před „vetřelci“. Takzvaný MHC molekuly má zde speciální funkci. Jsou umístěny na vnější buněčné stěně a slouží Detekce neznámých buněk. Reliéf vždy nefunguje hladce. V některých případech dochází k chybám, takže určité T buňky směrují svou humorální a buněčnou odpověď nikoli na cizí struktury, ale na vlastní buňky těla. Vedou k Tvorba protilátek, tzv. autoprotilátky.
postižený orgán je zpočátku poškozen a může být zcela zničeno, pokud nebude ošetřeno. Pokud neexistuje terapie, je to obvykle celoživotní proces. Přesné příčiny, které přispívají k rozvoji autoimunitního onemocnění, nejsou dosud známy. Jeden jde od jednoho genetická predispozice a nesprávný výběr T buněk v brzlíku. Různé spouštěče spouštějí onemocnění. Který zahrnuje virové infekce nebo infekce určitým patogenem, ale také hormonální změny v těle. Při diagnostice autoimunitních chorob se stanoví hladina příslušné autoprotilátky v krvi. Tzv Limit titru definujte hodnotu od okamžiku, kdy je považován za patologický. Léčba je obvykle symptomatická. Léčení ještě není možné.
Je známo celkem asi 400 autoimunitních onemocnění, která jsou rozdělena do tří různých skupin: onemocnění proti specifickému orgánu, onemocnění proti specifickým strukturám těla a smíšené formy.
Příznaky autoimunitní choroby
Symptomy na začátku autoimunitního onemocnění jsou většinou nespecifické a často nejsou jako takové uznávány. Symptomy charakteristické pro určitá autoimunitní onemocnění obvykle nejsou zřejmá. Mezi příznaky, které se vyskytují, patří kožní příznaky, jako je Svědění, vyrážka a zarudnutí.
V některých případech si stěžovatelé stěžují vegetativní stížnosti, takže příznaky nedobrovolného nervového systému. Zvýšená únava nebo snížená potřeba spánku, změny v pocitu teploty, průjem nebo zácpa a abnormality srdeční frekvence spadají do tohoto rozmezí. Lze také pozorovat poruchy koncentrace, zvýšené horečnaté teploty a nespecifické břišní potíže. Ale také se to stane Kloubní problémy a neurologické abnormality jako nepohodlí a brnění v rukou a nohou. Ztráta libida je také pozorována v souvislosti s některými chorobami. Poruchy zraku jak dvojí vidění přichází s Roztroušená skleróza a Gravesova choroba vpředu.
Autoimunitní onemocnění jater
Autoimunitní onemocnění jater podléhají vadné reakci imunitního systému těla, což vede Zničení buněk jater a žlučových cest vede. Rozlišuje se mezi třemi onemocněními jater, která jsou předmětem autoimunitních poruch: pmarginální sklerotizující cholangitida, primární biliární cirhóza a autoimunitní hepatitida. Tyto tři klinické obrázky nemají typické příznaky. Postižení si často stěžují na nespecifickou bolest břicha, nevolnost a zvracení, zvýšenou únavu, tlak v játrech a svědění. Kromě toho Žloutnutí kůže a očí vyniknout také snížené vlasy u mužů.
primární sklerotizující cholangitida je spojena s chronickou zánětlivou reakcí žlučových cest. Probíhá zánět způsobuje zvýšenou produkci pojivové tkáně, která stále více vytlačuje žlučový trakt. Průchod žluči je ztížen. Primární sklerotizující cholangitida se vyskytuje častěji v souvislosti s zánětlivé onemocnění střev na. Tyto zahrnují Crohnova nemoc a Ulcerózní kolitidacož, stejně jako cholangitida, vede k vzplanutí. Muži jsou touto chorobou postiženi mnohem častěji než ženy. Pokud onemocnění zůstává nezjištěno nebo neléčeno, může se v průběhu času vyvinout cirhóza jater. Kromě toho se zvyšuje riziko na celý život Karcinom žlučových cest.
Autoimunitní hepatitida je vzácné autoimunitní onemocnění, které představuje asi pětinu všech onemocnění jater. Vyskytuje se v každém věku. Ženy ve věku od 20 do 40 let jsou však postiženy výrazně častěji než muži stejného věku. spoušť mají autoimunitní hepatitidu obvykle nemusí být jasně identifikována. Environmentální faktory a Antigeny z virů a bakterií Zdá se, že hrají roli v patogenezi. Předpokládá se, že jsou vyvolávány salmonely, viry hepatitidy A, B, C a D, jakož i herpetické viry. V mnoha případech je to jeden Náhodné zjištění, což je součást rutiny Krevní testy podle zvýšené hodnoty jater je objeven. Zejména Transaminázy a Gama globuliny patrný. Protilátky proti různým buněčným složkám mohou být také detekovány.
Primární biliární cirhóza postihuje malé žlučovody v játrech. Je to také chronický zánět, který, pokud není léčen, vede cirhotické modifikace játra vede. Většina postižených jsou ženy. Diagnóza a terapie jsou možné i v mírně pokročilých stádiích. Tímto způsobem lze ve většině případů zabránit cirhóze jater.
Běžně se používá při léčbě autoimunitních onemocnění jater Drogy používané k potlačení imunitního systému použitý.
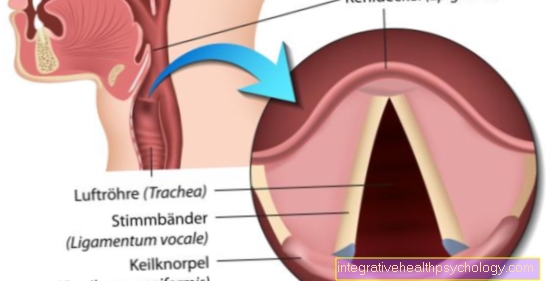
Autoimunitní onemocnění štítné žlázy
Rozlišuje se mezi dvěma autoimunitními onemocněními štítné žlázy: Hashimotova tyreoiditida a Gravesova choroba.
Hashimotova tyreoiditida je nejčastější chronickou tyreoiditidou. V důsledku poruchy imunitního systému protilátky (TPO a Tg AK) proti buňkám štítné žlázy. Tito jsou postupně zničeni a moci ne produkovat Hormony štítné žlázy. Hashimotova tyreoiditida se může objevit v jakémkoli věku, ale obvykle se projevuje mezi 40 a 50 lety. Ženy jsou častěji postiženy než muži. Je rozdělena na dvě různé formy. Zatímco jedním z autoimunitních onemocnění štítné žlázy s Zvětšení štítné žlázy (Goiter) jde ruku v ruce, druhý vede k jednomu Regrese (atrofie) tkáně štítné žlázy. Spouštěcí faktory zahrnují nadměrný příjem jódu, stres, závažné virové infekce a faktory prostředí. Příznaky nadměrné činnosti štítné žlázy se obvykle objevují na začátku onemocnění. Zničené buňky uvolňují více hormonů štítné žlázy. Ovlivnili Nespavost, hubnutí navzdory touhám po jídle zvýšená srdeční frekvence, změněný pocit teploty a stěžovat si zvýšená nervozita. Jak nemoc postupuje, člověk se vyvíjí Hypotyreóza (Hypotyreóza), která je doprovázena následujícími charakteristickými příznaky: pocit velmi chladného, unaveného, přibývání na váze, depresivní nálady, obtížné soustředění, pocit hrudkovité a suché kůže a sliznic. Ženy navíc často trpí poruchami menstruačního cyklu. Léčba Hashimotovy tyreoiditidy není možná. Substituce hormonů štítné žlázy ve formě tablet však ve velké většině případů umožňuje život bez příznaků.
Gravesova choroba nebo Gravesova choroba je také autoimunitní onemocnění štítné žlázy. Autoprotilátky, zejména tzv TRAK, stimulovat buňky štítné žlázy zvýšená produkce hormonů na. Nástup choroby je pozorován ve věku 20 až 40 let a postihuje se většinou ženy. Obvykle je to jeden Nadměrná činnost štítné žlázyto s Rozšíření orgánů (Goiter) a jeden jednostranný nebo dvoustranný Zapojení očí (endokrinní orbitopatie) mohou nastat společně. Spouštěče Gravesovy choroby nelze jasně identifikovat. Roli hrají genetické komponenty, virové infekce, faktory prostředí a stres. Kromě rozšíření orgánů a endokrinní orbitopatie s výčnělkem oční bulvy (Exophthalmos), jsou Příznaky nadměrné činnosti štítné žlázy pozorovat. Existuje také jeden u Gravesovy choroby Léčení zatím není možné. Kromě léčby štítnými žlázy se pro doprovodné stížnosti používají symptomatická léčba. S pomocí radikálního odstranění štítné žlázy nebo radiojodové terapie není příčina eliminována, ale proces je zastaven.
Autoimunitní onemocnění kůže
Autoimunitní onemocnění mohou také ovlivnit kůži jako součást systémového onemocnění nebo mohou být omezena pouze na kůži. Takzvané kolagenózy jsou namířeny nejen proti kůži, ale také proti jiným endogenním strukturám. To zahrnuje sklerodermii, ztvrdnutí kůže, která se může rozšířit do dalších orgánů, a dermatomyozitidu, onemocnění se zapojením svalů a kůže. Lupus erythematodes s různými formami kožních a orgánových potíží je také kolagenózou.
Vaskulitidy jsou zánětlivé změny v krevních cévách kůže a dalších orgánů. Autoimunitní puchýře jsou způsobeny reakcí autoprotilátek proti buněčným složkám epidermy. Může být ovlivněna nejen kůže, ale také sliznice v oblasti úst a očí a v oblasti genitálií. To zahrnuje Pemphigus vulgaris a bulózní pemfigoid.
Autoimunitní onemocnění omezená na kůži jsou například onemocnění bílých skvrn, Vitiligo, Lupénka (Lupénka) nebo kruhová ztráta vlasů (Alopecia areata). V posledním případě vlasy vypadávají v kruhových bodech. Psoriáza je založena na poruše imunitního systému. Neurodermatitida má podobný vývoj onemocnění.
Přečtěte si více k tématu: Lupus erythematodes.
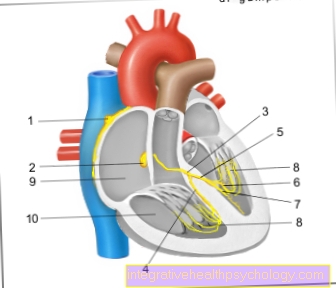
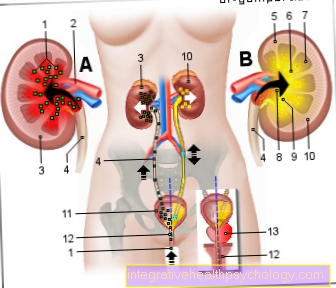
Autoimunitní onemocnění ledvin
Za termínem Glomerulonefritida skrývá skupinu různých Poruchy ledvin obě ledviny. Obecně se jedná o zánět tzv Glomeruli ledvinová kůra, ta Filtrační funkce krve splnit. Glomerulonefritida se může objevit jako onemocnění ledvin samostatně nebo ve spojení s jiným onemocněním. Asi dvě třetiny případů jsou autoimunitní onemocnění, která postihují pouze ledviny. Tělo je vlastní Imunitní systém produkuje protilátky, často tzv. IgA protilátky, které se nacházejí v EU Vložte smyčky glomerulů. Vedou k jednomu zhoršená filtrační funkce ledvinových tělísek. Postižení lidé jsou obvykle bezbolestní. Protože ledvinová bariéra již nefunguje, mohou červené krvinky a bílkoviny v moči dokázat. Škodlivé metabolické produkty zase zůstávají v krevním řečišti. Kromě a imunosupresivní Terapie, přijďte v závislosti na jevišti antihypertenzní a nutriční opatření k použití. Pokud není glomerulonefritida léčena nebo zůstává dlouhodobě nezjištěna, existuje riziko selhání ledvin.
Autoimunitní onemocnění plic

V souvislosti se systémovými autoimunitními chorobami Zapojení plic být sledován. Jedná se především o Kolagenózy a Vaskulitida. Obzvláště v souvislosti se systémovým Lupus erythematodes, z revmatoidní artritida a Sarcoid může dojít ke snížení funkční plicní tkáně. Jeden mluví o jednom Fibróza plicní tkáně. Chronické remodelační procesy, obvykle způsobené zánětem, mění tenkou stěnu alveol na pojivovou tkáň, která je pro kyslík nepropustná. Dýchavičnost a přetrvávající suchý kašel jsou charakteristické příznaky. Některé systémové vaskulitidy jsou také spojeny s plicním postižením. Specifické protilátky autoimunitních onemocnění jsou namířeny proti malým cévám a vyvolávají jednu zánětlivá reakce tkáně dýchacích cest a plicní tkáně. Většinou se jedná o nemoci s tzv Anti-neutrofilní protilátky (ANCA) jsou spojeny. Patří mezi ně Wegnerova granulomatóza, mikroskopická polyangiitida a Churg-Straussův syndrom.
Autoimunitní onemocnění střev
Crohnova nemoc a ulcerativní kolitida jsou autoimunitní onemocnění střeva. Obě choroby jsou chronické zánětlivé reakce střevní sliznice. Charakteristickým rysem Crohnovy choroby je nepravidelné zasunutí sliznice z úst do řiti. Nejčastěji je nemoc lokalizována ve spodní části tenkého střeva a ve tlustém střevě. Je možné, že jednotlivé zdravé části střeva leží mezi nemocnou sliznicí. Kromě klasifikace jako autoimunitního onemocnění hrají roli také genetické komponenty, defekt bariéry mezi stěnou střeva a mikroorganismy a přítomnost určitého mykobakteria. Typické příznaky jsou Bolest břicha a někdy i krvavý průjem. V terapii, Léčba akutní fáze a prevence různé tahy. Toto je pokus o oslabení reakce imunitního systému.
Taky Ulcerativní kolitida postupuje ve světlice a bude imunosupresivní ošetřeno. Příznaky jsou podobné příznakům Crohnovy choroby. Až dosud byla ulcerativní kolitida považována za autoimunitní onemocnění. Nejnovější zjištění naznačují, že jde spíše o Porucha obrany proti střevním bakteriím jedná. Rovnoměrné zamoření střevní sliznice je omezeno na tlusté střevo. Z terapeutického hlediska, neexistuje-li odpověď na léčebná opatření, existuje možnost chirurgického odstranění tlustého střeva.
Délka života
Délka života je stejná pro většinu autoimunitních onemocnění není omezeno vhodnou terapií. Pokud není nemoc dlouho rozpoznána, může poškození orgánů vést k nižší délce života. Totéž platí, pokud neexistuje terapie. Vytvořené autoprotilátky způsobují nevratné poškození příslušné tkáně. Čím dále to pokročilo, tím obtížnější může být úspěšná léčba. Méně časté nemoci, jako je lupus erythematodes, lze díky moderním léčebným možnostem léčit mnohem lépe než dříve. Asi 80 procent postižených přežije prvních deset let po zahájení léčby.
Vzhledem k tomu, že dosud neexistují žádná definitivní léčebná opatření, mělo by být rozhodně přijato, aby byla zachována délka života probíhá adekvátní terapie.
Lupus
Systémový lupus erythematodes (SLE) je kolagenóza. Vyznačuje se Zánětlivé reakce v celém těle které mohou být v akutních i chronických fázích. Kromě systémové formy existují i další omezeno pouze na kůži jsou. V krvi postižených může Autoprotilátky, tzv ANA (anti-nukleární protilátky) a detekovat zvýšené zánětlivé buňky. Tyto mylně útočí na vlastní buňky těla. Protilátky v lupus erythematosus jsou zaměřeny ne proti konkrétnímu orgánuale proti každé buňce v těle. Kromě kůže může být ovlivněno srdce, ledviny, plíce a nervový systém, stejně jako klouby. Ženský sex je desetkrát vyšší pravděpodobnost, že onemocní. Nástup choroby je možný v každém věku, ale je častější mezi 20 a 40 lety. Kromě environmentálních a genetických faktorů lze určitá léčiva považovat také za spouštěcí faktory. Příznaky jsou závislé na orgánech. Postižení si stěžují na únavu, zvýšenou tělesnou teplotu, bolest kloubů, gastrointestinální potíže a zánětlivé změny v kůži a sliznicích. Vyskytuje se také zánět perikardu a plicní membrány. Ve většině případů se vyvine tzv Erytém motýlů, červená vyrážka na tváři. Příslušná terapie závisí na zapojení orgánů a je obvykle symptomatická. Pomůže také nadměrná imunita imunosupresivní Léky se snížily.


















-cola.jpg)