Myelografie
Synonyma
Zobrazení kontrastního činidla páteřního kanálu (syn. Spinální kanál).
definice
Myelografie je invazivní (tělesně poškozující) diagnostický rentgenový postup pro objasnění bolesti zad, pokud existuje podezření, že příčina potíží souvisí s tlakem (kompresí) míchy (myelon) nebo míchy / míchy a dalších moderních Zobrazovací testy, jako je magnetická rezonance (MRI) na zádech, nestačí k provedení diagnózy.
Princip myelografie spočívá v injektování rentgenového kontrastního média do míchy (subarachnoidální prostor), aby se ukázaly prostorové podmínky pro míchu a míchy / míchy.
Přečtěte si také naši stránku Diagnóza bolesti zad.

indikace
Různé choroby Páteř může být příčinou myelografie. Všichni mají společné to, že v páteřním kanálu existuje podezření na poškození nervů. Většinou se jedná o nemoci v rámci obecného procesu stárnutí (degenerativní onemocnění páteře) páteře, což je srovnatelné se známkami opotřebení velkých kloubů těla (Osteoartritida kolene, Osteoartritida kyčle) můžeš vidět.
Přečtěte si o tom taky Diagnostika onemocnění páteře.
Rozšíření kostí, materiál meziobratlové ploténky a vazové struktury v páteřním kanálu mohou vést ke vzrůstajícímu zúžení páteřního kanálu (Spinální stenóza). Až do určitého stupně zúžení si nervová vlákna zvyknou na omezený prostor. V určitém okamžiku je však prostor tak těsný, že dochází k poškození nervů spojeným s tlakem, což je patrné u bolesti, slabosti a nepohodlí v pažích nebo nohou.
V jiných případech může také dojít k izolovanému zúžení v oblasti jednoho nebo více výstupních otvorů nervového kořene (neuroforamen stenóza). Trubice míchy není pod tlakem jako celek, ale pouze jednotlivé nervy míchy / míchy. V závislosti na tom, které nervy míchy jsou ovlivněny, mohou existovat příznaky bolesti zad, která se přenáší na nohu nebo paži (Lumboischialgia, Cervicobrachialgia).
Ve všech těchto případech může myelografie poskytnout další diagnostickou pomoc, i když i přes jednu Vyšetření bederní nebo krční páteře magnetickou rezonancí (MRI) by měla zůstat nejasná. Myelografie se často používá k plánování rozsahu chirurgického zákroku v páteřní chirurgii (Spinální fúze, Dekomprese).

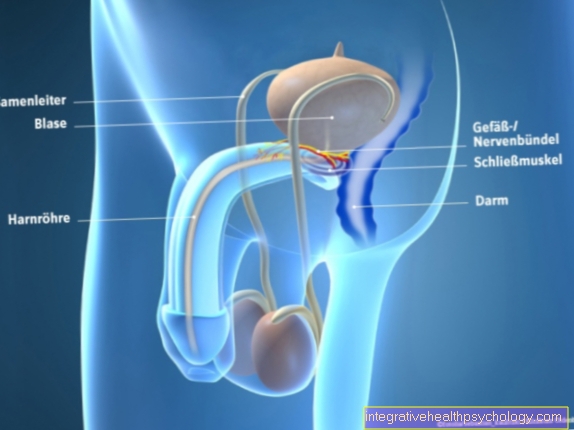
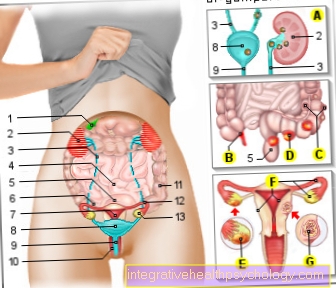
- Mícha
- Spinální stenóza
- Těla obratlů
- Meziobratlová ploténka
příprava
Před jedním Myelografie je nutná určitá příprava. Lékař je povinen pacienta důkladně informovat o typu a nezbytnosti vyšetření. Musí ho také informovat o obecných a intervenčních rizicích. Pacient musí zaslat myelografii písemný souhlas nejméně jeden den před vyšetřením. Krev je odebírána také nejpozději den před vyšetřením a především řídí ty krevní hodnoty, které jsou důležité pro normální srážení krve. Všechny léky na ředění krve (např. TAK JAKOS 100 ®, Plavix ®, Godamed ® musí být vysazen včas (přibližně 7 dní), aby nedošlo ke zvýšenému riziku krvácení.
Nejčastěji je před provedením myelografie k dispozici normální rentgen páteře. To umožňuje lékaři určit nejlepší přístup k páteři pro injekci rentgenového kontrastního činidla.
V anamnéze musí pacient hledat poruchy štítné žlázy, jako je jedna Hypertyreóza (Hypertyreóza), protože příjem jódu z rentgenového kontrastního média obsahujícího jód by jinak vedl k nebezpečnému metabolickému vykolejení Štítná žláza může přijít.
Je také důležité předem objasnit, zda a alergický na jód protože alergická reakce na kontrastní látku je těžká Oběhový šok může způsobit (anafylaktický šok).
Z hygienických důvodů je pacient podán v den Myelografie oblékněte si chirurgickou košili. Kromě toho je zaveden intravenózní přístup. To se používá hlavně k rychlému podávání léků a tekutin žílou v případě alergických reakcí nebo jiných oběhových reakcí.
Samotná implementace myelografie se provádí na rentgenovém oddělení kliniky.
Postup myelografie
Myelografie se obvykle provádí v oblasti bederní páteře.
Pacient sedí nebo si lehne. V poloze vsedě je požádán, aby se ohnul dopředu a protáhl spodní část zády směrem k lékaři. V poloze pro ležení by měly být nohy nataženy, aby se také dosáhlo shrbené zadní polohy. Tento typ skladování rozpíná páteř od sebe v zadní oblasti. To usnadňuje lékaři dostat se do míchy mezi spinálními procesy obratlů.
Potom se stanoví výška vpichu. Lékař se zde zaměřuje rentgenem bederní páteře, hmatatelnými nálezy spinálních procesů a typickými anatomickými podmínkami (orientační body), jako je výška lícního hřebenu. Kůže je pak důkladně dezinfikována.
Takto připravená punkce není pacientem vnímána jako bolestivá. V případě potřeby může být místo vpichu před vpichem znecitlivěno velmi tenkou jehlou s lokálním anestetikem.
Po propíchnutí tlačí lékař myelografickou jehlu (kanylu) směrem k páteři (páteřní kanál). Lékař uznává, že páteřní kanál je dosažen zpětným tokem nervové vody (likér). Laboratoře je často dáno malé množství nervové vody k dalšímu zkoumání.
Během vpichu nelze očekávat poškození samotné míchy. Mícha jako konstrukční jednotka končí na úrovni 1.-2 Bederní obratle. Pod nimi jednotlivé nervy míchy volně vznášející se v nervové vodě míchy (cauda equina) pokračují ve směru výstupních otvorů nervů ve spodní části bederní páteře, která je pro ně určena. Když je propíchnuta trubice míchy, jsou nervy míchy snadno přemístěny jehlou. Nervy nenarušují.
Potom se vstříkne 10-20 ml ve vodě rozpustného rentgenového kontrastního média. Toto je distribuováno v trubici míchy (trubice dura) a teče kolem nervů míchy, dokud neopustí páteř skrz jejich nervové výstupní otvory. Výstup z míšních nervů je také protkán pro krátkou část. Kdekoli jsou kosti, meziobratlové ploténky nebo jiné zúžení, tok kontrastního média je odkloněn nebo přerušen.
Po injekci kontrastního média se zhotoví rentgenové snímky:
- Klasický rentgen bederní páteře zepředu (a.p.) a ze strany: šířka a prostorové podmínky prostoru míchy jsou znázorněny na základě rozdělení kontrastního média. Nervy míchy se objevují jako vybrání kontrastních látek.
- Šikmé rentgenové paprsky bederní páteře ležící vpravo a vlevo: Na těchto obrázcích lze jasně vidět vývody nervů míchy z míchy.
- Funkční obrazy bederní páteře při dopředu a dozadu flexi (laterální obrazy): Tyto rentgenové obrazy umožňují učinit prohlášení o rozsahu, v jakém dopředu a dozadu ohyb horní části těla ovlivňuje prostor, který je k dispozici v páteřním kanálu. Například při prevenci (anteflexe / sklon) se meziobratlový disk může viditelně vyboulit ve směru prostoru míchy a způsobit bolest nervů, zatímco v přímé poloze se zdá zcela nenápadný. Na druhé straně v klinickém obraze stenózy páteře s nestabilitou páteře je na druhou stranu patrný plný rozsah zúžení páteřního kanálu a davení nervů, zejména pokud je pacient ohnutý (retroflexe / reclination).
- Myelo - CT: Toto je počítačová tomografie (CT) následující po myelografii. Tento proces průřezového obrazu v kombinaci s injekcí kontrastního činidla poskytuje nejpodrobnější obrázky pro hodnocení stenóz páteřního kanálu a nervových tlaků. Díky silnému kontrastu po injekci lze nervy od milimetrových přesností oddělit od ostatních typů tkáně. Pomocí Myelo-CT lze také vytvořit trojrozměrný obraz.
- Myelo - MRT: Zde, po myelografii, se provede MRI bederní páteře.
Po myelografii je pacient přiveden zpět na oddělení. Aby se zabránilo přetrvávajícím bolestem hlavy způsobeným dočasně změněnými tlakovými podmínkami v prostoru nervové vody (tekutina), musí být pokoj v klidu udržován po dobu 24 hodin. Kromě toho byste měli hodně pít, aby byla ztráta nervové vody kompenzována co nejrychleji.
- Nervová kořenová větev L4
- Nervová kořenová větev L5
- Nervový kořenový výstup S1
- Trubice míchy s nervovou tekutinou a míchy / míchy
Myelografie krční páteře
Myelografie se používá k objasnění mnoha různých stížností v oblasti páteřního kanálu. Při vyšetřování krční páteře (krční páteře) se tyto potíže často projevují v oblasti horních končetin (paže, ramena). Pacient si často stěžuje na vyzařující bolest, ochrnutí a necitlivost. Běžnou příčinou těchto příznaků jsou masy (stenózy míchy) v oblasti krční páteře. To komprimuje a dráždí okolní struktury (zejména nervy). Tyto masy se často vyskytují během herniovaných disků, nádorů a jiných poranění míchy. Změny kostí v oblasti páteře mohou také přiskřípnout nervové kořeny a zúžit nervové výstupní otvory. S pomocí injektovaného kontrastního činidla v myelografii lze tyto hmoty jasně oddělit od okolních struktur a diagnostikovat. Ve vzácných případech se během myelografie krční páteře kontrastní látka injikuje přímo do oblasti krku místo bederní oblasti.
Bederní páteřní myelografie
Kromě vyšetření krční páteře lze myelografii použít také k diagnostice stížností v oblasti bederní páteře. Pacienti často uvádějí podobné příznaky (vyzařující bolest, ochrnutí, necitlivost), ale vyskytuje se to hlavně v Dolní končetina (nohy) a pánevní oblast. I v tomto případě jsou příčinou těchto potíží často masy v oblasti páteřního kanálu, které stlačují a dráždí okolní nervy. Podáním kontrastní látky lze tyto hmoty jasně odlišit od okolních struktur a diagnostikovat. Možné obsazení prostoru může vzniknout herniovanými disky, nádory, kostními změnami nebo dalším poraněním míchy.
Provádění myelografie

A Myelografie se nejčastěji používá v internetu Bederní páteř odneseno.
Pacient je s Posezení nebo ležení myelografie. V poloze vsedě je požádán, aby se ohnul dopředu a protáhl spodní část zády směrem k lékaři. V ležící poloze Myelografie nohy by měly být vtaženy, aby bylo dosaženo také polohy hrudníku. Tento typ skladování rozpíná páteř od sebe v zadní oblasti. To usnadňuje lékaři dostat se do míchy mezi spinálními procesy obratlů.
Potom se stanoví výška vpichu. Doktor se zaměřuje sám na rentgen Bederní páteř, hmatatelné nálezy spinálních procesů a typické anatomické podmínky (orientační body), jako je výška lícního hřebenu. Kůže je pak důkladně dezinfikována.
Takto připravená punkce není pacientem vnímána jako bolestivá. V případě potřeby může být místo vpichu před vpichem znecitlivěno velmi tenkou jehlou s lokálním anestetikem.
Po propíchnutí tlačí lékař myelografickou jehlu (kanylu) směrem k páteři (páteřní kanál). Lékař uznává, že páteřní kanál je dosažen zpětným tokem nervové vody (likér). Laboratoře je často dáno malé množství nervové vody k dalšímu zkoumání.
S poraněním míchy samotné je spojena s Myelografie nelze očekávat. Mícha jako strukturální jednotka končí na úrovni 1.-2 Bederní obratle. Jednotlivé nervy míchy běží pod ní a volně se vznášejí v nervové vodě míchy (Cauda equina), pokračujte ve směru označených nervových výstupních otvorů v oblasti spodní bederní páteře. Když je propíchnuta trubice míchy, jsou nervy míchy snadno přemístěny jehlou. Nervy nenarušují.
Potom se vstříkne 10-20 ml ve vodě rozpustného rentgenového kontrastního média. Toto je distribuováno v trubici míchy (Durální trubice) a protéká kolem nervů míchy, dokud neopustí páteř skrz jejich nervové výstupní otvory. Výstup z míšních nervů je také protkán pro krátkou část. Kdekoli jsou kosti, meziobratlové ploténky nebo jiné zúžení, tok kontrastního média je odkloněn nebo přerušen.
Injekce kontrastního činidla bude stále Rentgenové paprsky připravený:
- Klasický rentgen Bederní páteř Zepředu (a.p.) a ze strany: Šířka a prostorové podmínky prostoru míchy jsou znázorněny na základě rozdělení kontrastního média. Nervy míchy se objevují jako vybrání kontrastních látek.
- Šikmé rentgenové paprsky bederní páteře ležící vpravo a vlevo: Na těchto obrázcích lze jasně vidět vývody nervů míchy z míchy.
- Funkční obrazy bederní páteře při dopředu a dozadu flexi (laterální obrazy): Tyto rentgenové obrazy umožňují učinit prohlášení o rozsahu, v jakém dopředu a dozadu ohyb horní části těla ovlivňuje prostor, který je k dispozici v páteřním kanálu. Například při prevenci (anteflexe / sklon) se meziobratlový disk může viditelně vyboulit ve směru prostoru míchy a způsobit bolest nervů, zatímco v přímé poloze se zdá zcela nenápadný. Na druhé straně v klinickém obraze stenózy páteře s nestabilitou páteře je na druhou stranu patrný plný rozsah zúžení páteřního kanálu a davení nervů, zejména pokud je pacient ohnutý (retroflexe / reclination).
- Myelo - CT: Toto je Počítačová tomografie (CT) po myelografii. Tento proces průřezového obrazu v kombinaci s injekcí kontrastního činidla poskytuje nejpodrobnější obrázky pro hodnocení stenóz páteřního kanálu a nervových tlaků. Díky silnému kontrastu po injekci lze nervy od milimetrových přesností oddělit od ostatních typů tkáně.
V návaznosti na Myelografie pacient je přiveden zpět na oddělení. Aby se zabránilo přetrvávajícím bolestem hlavy způsobeným dočasně změněnými tlakovými podmínkami v prostoru nervové vody (tekutina), musí být pokoj v klidu udržován po dobu 24 hodin. Kromě toho byste měli hodně pít, aby byla ztráta nervové vody kompenzována co nejrychleji.
- Nervová kořenová větev L4
- Nervová kořenová větev L5
- Nervový kořenový výstup S1
- Trubice míchy s nervovou vodou a Páteřní nervy Páteřní nervy
Lze myelografii provádět ambulantně?
Myelografie se obvykle provádí na lůžkovém základě. Důvodem je to, že pacienti musí být po vyšetření vyšetřeni nejméně 4 hodiny a je vyžadován odpočinek. V závislosti na pacientovi může být nutné jednodenní následné ošetření.
Stále více klinik však nabízí myelografii jako ambulantní diagnózu. V takovém případě musí být pacient informován o možných rizikových faktorech a informacích na předběžném setkání. U většiny pacientů by antikoagulační léčiva měla být přerušena několik dní před vyšetřením. Kromě toho by měl pacient přijít na schůzku střízlivý. Po vyšetření a čtyřhodinovém sledování je pacientovi zakázáno řídit motorové vozidlo nebo obsluhovat stroje.
Bolest
Myelografie je rutinní postup s nízkým rizikem. Riziko pro pacienta může představovat pouze injekce kontrastní látky do bederní oblasti (mezi L3 a L4).
Vzácnou komplikací je výskyt bolesti při vyšetření, ke kterému dochází v důsledku poranění nervových vláken během vpichu myelografickou jehlou. Pacienti často hlásí bolesti hlavy a bolesti zad. Kromě toho může poškození nervu také způsobit smyslové poruchy a ochrnutí. V závislosti na pacientovi mohou příznaky přetrvávat několik dní po vyšetření, ale ve většině případů zcela ustupují.
Bolest hlavy může být také výsledkem dodatečného odběru tekuté tekutiny během vyšetření. Snížený obsah CSF kompenzuje expanzi cév, které zásobují meningy, což způsobuje bolesti hlavy u pacienta.
Kontrastní média
Myelografie se obvykle provádí pomocí rentgenového záření. Pro lepší separaci míchy od okolního louhu se do jím injektuje kontrastní činidlo obsahující jód. To vytváří silnější kontrast mezi míchou a likérovým prostorem. Tím lze lépe reprezentovat možné prostorové nároky.
Provedení myelografie proto není možné se známou alergií na látky obsahující jód. Existuje riziko závažných alergických reakcí. Kromě toho by se před vyšetřením měla vždy zkontrolovat funkčnost štítné žlázy, protože jód je důležitou výchozí látkou pro produkci hormonů štítné žlázy.
Komplikace
Komplikace z myelografie jsou velmi vzácné. Nejčastější "komplikací" je dočasná bolest hlavy. Mohou se vyskytnout závažné komplikace:
- Po krvácení: V nejhorším případě, je-li poškozena krevní céva, je možné krvácení do míchy (epidurální hematom), což může poškodit nervy míchy.
- Poranění nervů: Nesprávné umístění myelografické jehly může poškodit odcházející nervy míchy. Tito se nemohou vyhnout jehlu, protože již neplavou v nervové vodě. Může dojít k bolesti, smyslovým poruchám a ochrnutí.
- Infekce: Šíření choroboplodných zárodků (bakterií) může způsobit povrchovou i hlubokou infekci míchových struktur (meziobratlové ploténky, obratle, mícha). V nejhorším případě to může vést k zánětu míchy (meningitida).
- Nepřetržitá ztráta nervové vody: Pokud se místo vpichu membrány míchy (dura) nezavře samo, jak je obvyklé, může nervová voda nepřetržitě vytékat ven. Potom je často nutný chirurgický zásah se zavřením otvoru.
- Alergická reakce: Alergická reakce na kontrastní látku může v extrémních případech vést k alergickému šoku (srdeční zástava).
- Dysfunkce štítné žlázy: Příjem jódu v rentgenové kontrastní látce do štítné žlázy může v některých případech vést k nebezpečnému hypertyreoidismu.




.jpg)