Ženský pohlavní orgán
Synonyma
Pochva
engl.: vagina
definice
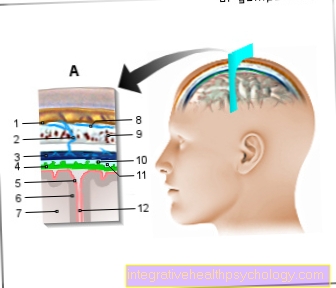
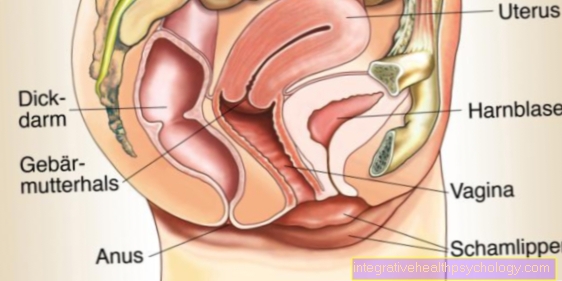
Vagína nebo pochva je jedním z ženských pohlavních orgánů a je to tenkostěnná, přibližně 6 až 10 cm dlouhá, roztažitelná trubice vyrobená z pojivové tkáně a svalů. Do vagíny vyčnívá tzv. Portio, konec děložního čípku (Čípek); jeho ústa je ve vaginálním vestibulu (Vestibulum vaginae, vestibul = Atrium).
anatomie
Vagína sahá od děložního čípku (Cervix uteri, Čípek = Krk, děloha = děloha) Ostium vaginae (Ostium = Ústa), která sahá do vaginální vestibulu (Vestibulum vaginae, vestibule = Atrium).
Část vagíny poblíž Čípek tvoří vaginální trezor (Fornix vaginae) s přední, zadní a boční částí. Zadní vezme ejakulované spermie během pohlavního styku, proto se také nazývá „nádoba na sperma“.
Tak jako Vaginální introitus (Úvod = Vchod) je název vaginálního vstupu a nachází se v ostiu. Toto je uzavřeno hymenem (Hymen = svatební bůh) nebo pozůstatky hymen (Carunculae hymenales).
Stěny vagíny mají různé délky, přední strana je asi 2 cm kratší než zadní strana a obvykle jsou přímo na sobě, takže se vytvoří průřez ve tvaru H. To je nejvzdálenější v bodě vaginálního klenby a nejužší ve spodní třetině vagíny pod svaly pánevního dna (Levator gap).
Pokud jde o anatomickou polohu, močový měchýř a močová trubice se nacházejí na přední straně vagíny a na konečníku na zadní straně (konečník) a anální kanál.
Vagína je s těmito okolními strukturami spojena septa pojivové tkáně. Mezi močovým měchýřem a vaginou se to nazývá Vesicovaginální septum (Vesica = Močový měchýř), mezi močovou trubicí a vaginou jako septum urethrovaginale (urethra = urethra). Obdélníkové septa se nachází na zadní straně vagíny k konečníku (konečník).
Vnitřek vagíny má několik podélných a příčných záhybů, podélné záhyby (Columnae rugarum; Columna = Latinský sloupový orgán, ruga = Latinský kožní záhyb) jsou zvýšeny žilním plexem níže. Obzvláště výrazný protáhlý záhyb (Carina urethralis; Carina = Ostroha, močová trubice = Urethra), na druhé straně, je tvořena urethrou ležící za ní. Příčné záhyby v pochvě (Rugae vaginales; ruga = Latinský kožní záhyb) obvykle zase zmizí po prvním narození ženy.
Vagína je zásobována krví několika tepnami, jmenovitě větvemi Děložní tepna (Arterie dělohy) a vnitřní pudendální tepny, na druhé straně přes dolní vesikulární tepnu (tepna močového měchýře). Žilní krev pochvy je odčerpávána sítí žil Vaginální plexus Venosus, do velkých žilních plavidel (Vnitřní iliakální žíly).
Na jedné straně je autonomní nervový plexus, uterovaginální plexus, zodpovědný za zásobování nervů vagíny a na druhé straně nezávislý nerv, Pudendální nerv.
Vagína je také napojena na lymfatický systém. Lymfatická drenáž prochází několika lymfatickými uzlinami (Nodi lymfatici), konkrétně vnitřní pánevní lymfatické uzliny (Nodi lymphatici iliaci interni) a povrchové lymfatické uzliny slabiny (Nodi lymfatici hádají povrchní).
Histologie / tkáň
Tkáň sliznice pochvy je zevnitř rozdělena do několika vrstev:
- Mucosa = vícevrstvý, nekorigovaný skvamózní epitel a pojivová tkáň lamina propria, žádné žlázy
- Muscularis = hladké svaly, elastická vlákna, pojivová tkáň
- Adventitia / Paracolpium = pojivová tkáň; Ukotvení v oblasti
Sliznice pochvy je dále rozdělena do několika vrstev, a to na vícevrstvý nekorupovaný skvamózní epitel a pojivovou tkáň lamina propria (lamina = plate).
Šupinatý epitel vagíny sestává z následujících 4 vrstev:
- Stratum basale (stratum = cover): Bazální buňky, odpovědné za množení buněk
- Stratum parabasale / Straum spinosum profundum: Parabasální buňky, začátek diferenciace buněk
- Stratum intermedium / Stratum spinosum superficiale: přechodné buňky se spoustou glykogenu
- Stratum superficiale: Povrchní buňky se spoustou glykogenu
- Langerhansovy buňky: buňky imunitního systému, mezi tím
Tento epitel podléhá změnám způsobeným hormony v závislosti na ženském cyklu:
- Před ovulací nebo před ovulací jsou všechny vrstvy silně vyvíjeny vlivem estrogenu.
- Po ovulaci nebo postovulaci se povrchová vrstva rozpadne a uvolní glykogen obsažený v buňkách.
Sliznice pochvy je udržována vlhká dvěma způsoby: na jedné straně ji krční hlen navlhčuje a na druhé straně transudátem, který je vytlačován venózní plexus vagíny. Množství je 2 až 5 ml denně, přičemž se může vytvořit sexuální vzrušení až 15 ml.
Vagina je také kolonizována bakteriemi, které vytvářejí vaginální flóru. Druh a počet organismů, které se usazují ve vagíně, závisí na obsahu glykogenu a tedy na hladině hormonů, protože hormony regulují uvolňování glykogenu z povrchových buněk v ženském cyklu a během pohlavního zrání. Až do puberty převládají stafylokoky a streptokoky a vagína je v zásaditém prostředí.
To se však mění s nástupem puberty a trvá až do post menopauzy. Bakterie kyseliny mléčné (laktobacily) se vyskytují hlavně ve vagíně, která rozkládá uvolněný glykogen na kyselinu mléčnou (laktát), což způsobuje, že vaginální prostředí je kyselé (pH 3,8 až 4,5).
Kromě zmíněných choroboplodných zárodků se mohou vyskytnout i další.
funkce
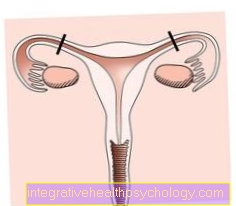
Vagina sama o sobě má několik funkcí. Na jedné straně slouží k odvození Cervikální sekrece stejně jako menstruační krev (viz také menstruační krvácení, na druhé straně je to do jisté míry reprodukční orgán při pohlavním styku (Kopulační orgán), během které se díky své pružnosti rozšiřuje.
Vagina také působí jako poslední část porodního kanálu při porodu dítěte. I zde hraje rozhodující roli vaginální elasticita, protože umožňuje přizpůsobení obvodu hlavy dítěte.
Vaginální flóra plní také důležitou funkci v tom, že na jedné straně ničí patogenní zárodky v pochvě prostřednictvím kyselého prostředí a na druhé straně chrání kolonizaci vagíny nepatogenními zárodky jako „zástupný symbol“ před infekcemi patogenními zárodky. To je třeba chápat tak, že pro patogenní patogeny neexistuje žádná sídelní oblast, protože je již obsazena nepatogenními organismy.
Tímto způsobem poskytuje flóra vagíny ochranu před vzestupnými nemocemi ve vyšších orgánech, jako je děloha nebo vaječníky (vzestup bakterií).
Vyšetřování
Existují různá s ohledem na vagínu a její okolní struktury Metody vyšetřování: Ruční vaginální vyšetření včetně kolposkopie a nátěru, vyšetření Douglasův pokoj nebo vaginoskopie.
Vaginoskopie je prohlídka vagíny pomocí endoskopu, který je optickým nástrojem ("Lehká hadice") S připojenou kamerou, která umožňuje" zrcadlení "dutých orgánů.Tento postup se používá u dětí nebo u žen s velmi úzkým vaginálním vstupem (Úvod) nebo dokonce neporušené hymen. Celkově se však tato vyšetřovací metoda používá jen zřídka.
Naproti tomu vaginální vyšetření, které provádí například gynekolog (gynekolog) se provádí jako součást screeningu rakoviny. Gynekolog více či méně dodržuje pevné schéma; na začátku je externí hodnocení (inspekce) ochlupení, kůže, Vulva, klitoris, stydké pysky (Labia) a vaginální vstup (Úvod) a odtoku uretry (Ostium urethrae). Kromě toho by měl pacient stisknout jednou podle názoru lékaře, aby zkontroloval, zda moč vytéká (in Stresová inkontinence) nebo děloha (děloha) přichází na světlo (v Descensus nebo Výhřez).
Po této prohlídce následuje vyšetření vagíny pomocí speciálních nástrojů - spekulací. To umožňuje Labia být opatrně odsunut stranou, aby bylo možné posoudit vaginální zeď a portio. Celá věc může být provedena jako jednoduchá kolposkopie; to znamená, že vagina je prohlížena mikroskopem (Kolposkop) při 6 až 40násobném zvětšení. Tato metoda se nazývá rozšířená kolposkopie, pokud je kyselina octová nebo určitý roztok (LugolŘešení) se nasaje na portio, aby se prošetřily změny buněk.
Během tohoto postupu může gynekolog pomocí špachtle a štětce vzít tampón z portio a cervikálního kanálu cytologické vyšetření připojit. Toto je také známé jako PAP nátěr, který se používá pro včasnou detekci rakoviny děložního čípku (kde Polypy může se vyskytnout jako předběžná fáze) (karcinom děložního čípku).
Patogenní nátěr lze také v případě potřeby a pokud existuje klinické podezření.
Na konci je bimanual vyšetření vaginální palpaceGynekolog obvykle vkládá do vagíny dva prsty jedné ruky, aby zkontroloval polohu, tvar, velikost a konzistenci vagíny, portia, dělohy, vaječníků a okolních struktur. Na druhou stranu to cítí z břicha. V případě potřeby následuje rektální vyšetření.
Dále je možné posoudit nejhlubší výčnělek pobřišnice, Douglasův prostor, prostřednictvím vagíny. Doktor může tento prostor využít přes zadní část vaginálního trezoru (Fornix) palpátu a vpichu, pokud je to nutné.
Roztěr vagíny vykazuje různé nálezy v závislosti na čase ženského cyklu:
- Ve fázi proliferace / před ovulací = mnoho parabazálních buněk
- V době ovulace (ovulace) = mnoho povrchových buněk
- Ve fázi sekrece / postovulační = mnoho přechodných buněk
- U dětí a po menopauze = mnoho parabazálních buněk
Nemoci / abnormality
Vagína může být ovlivněna různými chorobami. Patří sem zánět, zranění, tvorba rakoviny (Vaginální nádor) a snížení (Descensus) nebo incident (Výhřez) vagina.
Zánět pochvy je znám jako vaginitida nebo kolpitida; je způsobena bakteriemi, viry nebo houbami. Typickými příznaky jsou výtok, svědění a pálivá bolest. Charakteristické příznaky jsou také bolest při močení nebo pohlavním styku.
Vaginální houba

Plísňové houby, také známé jako vaginální mykóza, jsou jedním z nejčastějších gynekologických onemocnění. Nejběžnějšími patogeny jsou Candida, speciální druh kvasinek. Druhy Candida jsou součástí normální flóry a vyskytují se také u zdravých lidí. V důsledku nerovnováhy vaginální flóry, slabostí imunitního systému, hormonů nebo změny hodnoty pH se tyto houby mohou množit a způsobit příznaky. Zvláště ohroženi jsou lidé s oslabenou imunitou nebo oslabení, jako jsou pacienti s chemoterapií, diabetici a těhotné ženy. Nadměrná osobní hygiena, zejména intimní hygiena a stres, může také podpořit rozvoj vaginálních drozdů. Typicky lidé hlásí svědění kolem genitálií a bílého výboje. Může dojít také ke změnám kůže a nepříjemným pocitům při močení. Bojovat s vaginální mykózou; Doporučujeme užívat vhodná antimykotika ve formě tablet nebo mastí. Aby se zabránilo šíření nemoci a reinfekci, je vhodné zacházet také se sexuálním partnerem. Aby se zabránilo dalším plísňovým infekcím, je třeba se vyvarovat nadměrné intimní hygieny a neprodyšného spodního prádla (například ze syntetických vláken).
Přečtěte si více o tom pod Vaginální houba.
Vaginální suchost
Vaginální suchost nastane, když vagína nevytváří dostatečnou vlhkost. Typicky se denně produkuje mezi dvěma a pěti gramy výboje. Tento výboj nabývá různých funkcí, včetně ochranné funkce a ochrany proti tření během pohlavního styku. Pokud výtok již nestačí a vagína je suchá, mohou nastat různé příznaky, jako je svědění, bolest a pocit pálení. Vaginální suchost vás také učiní citlivějšími na různé bakteriální a plísňové infekce. Vaginální suchost může být způsobena hormony, a zejména ovlivnit ženy procházející menopauze.
Přečtěte si více o tom pod Vaginální suchost.
Těhotenství a různé léky mohou mít také vliv na hormony a tedy na vaginální výtok. Protože vylučování tekutiny závisí na vaginálním průtoku krve, nervová a cévní onemocnění mohou způsobit vaginální suchost. Zvláště postiženy jsou ženy, které trpí roztroušenou sklerózou, cukrovkou nebo vysokým krevním tlakem. Nadměrná konzumace alkoholu a nikotinu také negativně ovlivňuje krevní cévy a může tak ovlivnit výtok z pochvy. Vaginální suchost může také nastat chemoterapií nebo (anti) hormonální terapií. Duševní stres, jako je stres nebo úzkost, stejně jako nadměrná intimní hygiena, může také způsobit vaginální suchost. Pokud existuje podezření na vaginální suchost, je třeba navštívit gynekologa. Pro zahájení adekvátní terapie je důležité určit příčinu.
Svědění v pochvě
Svědění pochvy je často známkou bakteriální nebo parazitární infekce. Infekce způsobené virem herpes simplex vedou k genitálnímu oparu, který se vyznačuje pálením a svědivými puchýři v oblasti genitálií. Infekce chlamydií může také vést k svědění, přičemž chlamydiové infekce jsou obvykle asymptomatické. Zamoření parazity často vede k zánětu, který je doprovázen svěděním. Svědění může být také vedlejším účinkem ekzému. Plísňové infekce nebo hormonální poruchy a vaginální suchost mohou také způsobit svědění. Infekce močových cest mohou také způsobit podobné příznaky. Lichen sclerosus et atrophicus vulvae se obvykle vyskytuje po menopauze a vyznačuje se degenerací kůže a výrazným svěděním. Tento stav může vést k rakovině. Obecně je důležité navštívit lékaře, aby určil přesnou příčinu svědění a zahájil vhodnou terapii. Příčina prodlouženého svědění by měla být vždy objasněna, protože to může být také maligní onemocnění.
Přečtěte si více o tomto tématu na: Svědění v pochvě
Vaginální zánět
Zánět vaginální výstelky se také nazývá vaginitida. Jeden mluví o vulvovaginitidě od chvíle, kdy jsou stydké pysky lítost. Zánět vagíny je ve většině případů výsledkem infekce bakteriemi nebo parazity. Možnými patogeny jsou anaeroby, které vedou k vaginóze, plísním, jako jsou druhy Candida, které vedou k vaginálním drozdům, nebo infekcím způsobeným pohlavně přenosnými patogeny, jako jsou trichomonády. Zánět může také nastat v důsledku alergie nebo reakce na cizí předmět, ale to je méně časté než infekce. Ženy, které trpí vaginálním zánětem, mají často zčervenání pochvy, stydké pysky a případně perineum. Dalšími příznaky jsou nepříjemný intimní zápach, zvýšený výtok a bolest při močení nebo při pohlavním styku. V případě podezření na vaginální infekci je třeba navštívit gynekologa. Po podrobném dotazování a vyšetření může být zahájena vhodná terapie. Terapie závisí na původu zánětu, patogenu a rezistenci patogenu. U bakteriálních infekcí by měla být předepsána antibiotika, pro plísňové infekce by měla být předepsána antimykotika.
Přečtěte si více o tématu níže Vaginální zánět.
Vaginální rakovina

Vaginální rakovina je vzácná maligní forma ženského genitálního traktu. Původ této degenerace není jasný, ale má se za to, že opakující se podráždění, ozařování a dlouhodobé používání IUD (intrauterinního zařízení) podporují rozvoj vaginální rakoviny. Ve většině případů je však pravděpodobnější, že se jedná o nádory okolních orgánů, které se šíří do pochvy. Vaginální rakovina je většinou spinocelulární karcinom a má tendenci překračovat hranice orgánů. Ovlivňuje se například konečník nebo močový měchýř. Mnoho žen si stěžuje na krvácení po pohlavním styku a ztuhnutí sliznice. Vaginální tekutina také zčervená. Pokud nádor ovlivňuje nebo přemisťuje konečník a močový měchýř, může také způsobit problémy s močením a vyprázdněním. V závislosti na tom, kde je nádor a jak velký je, přicházejí v úvahu různé terapeutické přístupy. Aby se nádor úspěšně odstranil, musí být vagina často odstraněna, a možná i děloha. Pokud je nádor příliš velký, může být provedeno lokální záření, aby se snížila hmota tumoru. Relapsy jsou běžné i přes úspěšnou terapii.
Přečtěte si více o tomto tématu na: Vaginální rakovina
Uvolněte z pochvy
Sekrece vaginální tekutiny může být zvýšena z různých důvodů. Během sexuálního vzrušení vzniká více tekutin, které umožňují hladký pohlavní styk. Infekce bakteriemi, houbami nebo jinými patogeny mohou také vést ke zvýšenému výtoku. Hormonální poruchy (nedostatek estrogenu a nadbytek estrogenu nebo gestagenu), například během těhotenství nebo během menopauzy, také ovlivňují sekreci vaginální tekutiny. Kromě toho existují nesprávné chování, jako je nadměrná intimní hygiena nebo neupravené oplachování, které vede ke změně pH. Před zahájením terapie je důležité najít spouštěč. Zvýšenou sekreci lze úspěšně léčit, pouze pokud je léčba vhodná a cílená. Důležitými rozlišovacími kritérii jsou například množství, barva a konzistence výtoku, ať už je to svědění, nebo zda se užívají určité léky (antikoncepční prostředky, hormony). K vyloučení rakoviny by měl být odebrán také vzorek tkáně.
Oteklá vagína - co je za tím?
Vaginální otok může mít řadu příčin. Například oteklá vagina může být výsledkem hromadění krve: Krev se hromadí v pysku a způsobuje, že vypadají větší. Tato akumulace je normální v souvislosti se sexuálním vzrušením. Jakýkoli otok, který přetrvává i po pohlavním styku, může znamenat podráždění sliznice nebo pysků. Gely, sexuální hračky a ochlupení mohou způsobit podráždění. Pokud se otok neobjeví ihned po pohlavním styku a je také bolestivý, znamená to infekci. Různé patogeny mohou způsobit, že se vagína zvětší, zejména sexuálně přenosné patogeny. Například infekce bakterií Treponema pallidum může vést k syfilis (včetně syfilis). Prvními příznaky jsou bezbolestný vřed v oblasti genitálií a otok blízkých lymfatických uzlin. Genitální herpes může také vést k otokům a svědivým puchýřům na genitáliích. Zamoření parazitem Trichomonas vaginalis může také vést k zánětu (trichomoniasis). Tento zánět je často doprovázen zarudnutím a otokem pochvy. Pokud se otok cítí hrbolatý nebo těžký, mohlo by to být známkou maligního vaginálního onemocnění.
Dalším typickým klinickým obrazem, který může způsobit vaginální otoky, je tzv. Bartholinitida. Jedná se o zánět a ucpání bartholinských žláz ve vaginální stěně. Tento zánět může způsobit velký otok se silnou bolestí.
Přečtěte si více o tématu níže Bartholinitis.
Vaginální slza
Roztržení vagíny se nazývá vaginální slza. Toto zranění může mít různé příčiny. Nejčastější příčinou je porodní trauma během přirozeného porodu. Použití přísavky nebo kleští může poškodit vagínu a způsobit její roztržení. I když je hlava dítěte ve srovnání s porodním kanálem příliš velká, může prasknout. Vaginální ruptury mohou být také důsledkem sexuálního traumatu, jako je znásilnění nebo zavádění cizích předmětů do vagíny. Roztržená vagína je obvykle bolestivá, i když intenzita bolesti se u jednotlivých žen liší. Roztržení se obvykle vyskytuje podélně a může vést ke krvácení. Vaginální slzy jsou častější u žen se slabým děložním hrdlem (cervikální nedostatečnost) během těhotenství nebo se slzami v perineu. Předchozí vaginální zranění také zanechávají jizvy a vedou k nestabilitě a křehkosti tkáně. Ve vážných případech může být spojení dělohy a vagíny úplně odtrženo (tzv. Colporrhexis). Léčbou volby pro roztrženou vagínu je chirurgický šev.
Další informace k tomuto tématu naleznete na: Vaginální slza - je možné tomu zabránit?
Vaginální křeč
Vaginismus je termín používaný k popisu nekontrolovaného křeče svalů pánevního dna, které vede k zablokování vagíny. Spasmodické uzavření vagíny ztěžuje nebo dokonce zabraňuje pronikání do vagíny. Z tohoto důvodu je sexuální život přísně omezen vaginálními křečemi. Použití tamponů nebo gynekologických vyšetření je v každodenním životě obzvláště obtížné. Vaginální křeče se dělí na primární a sekundární vaginismus. Primární vaginismus je vrozený a většinou úplný, tj. Křeče zabraňují pronikání do pochvy. Sekundární vaginismus se vyvíjí v průběhu života a je často neúplný. Sekundární vaginismus postihuje většinou pouze pohlavní styk a velmi ztěžuje sexuální život. Vaginální křeče jsou vždy psychologické a často se objevují jako reakce na trauma (znásilnění, bolestivý porod). Terapie volby je psychologická nebo behaviorální léčba psychologem pro zpracování základního problému. Protahovací cvičení mohou také pomoci snížit závažnost křečí.
Přečtěte si více o tomto tématu na: Vaginální křeč.
Poranění vagíny
Poranění vagíny může nastat různými způsoby. Příklady zahrnují sexuální styk (soužití), znásilnění, obřízku, vniknutí cizího těla, chirurgický zákrok nebo defloraci (deflorace, trhání hymen).
Poranění vagíny způsobené soužití se obvykle projevuje jako trhlina v zadní vaginální klenbě, což vede k velkému krvácení a vyžaduje chirurgické ošetření.
Naproti tomu v případě znásilnění je slza obvykle na laterálním vaginálním trezoru.
Změny v poloze vagíny
V případě poklesu (Descensus) vagina a děloha jdou hlouběji jako celek kvůli slabosti svalů pánevního dna nebo pojivové tkáně nebo kvůli zvýšenému tlaku v břiše, ale ne tak daleko, že jsou viditelné zvnějšku.
V případě, že orgány vystoupí ven, nazývá se to incident (Výhřez). U těchto onemocnění si pacienti stěžují na pocit tlaku, bolesti v dolní části zad a špatné kontroly moči (Inkontinence). Tyto stížnosti jsou vyřizovány buď cvičeními pánevního dna, nebo v případě nehody (Výhřez) funkční.
Mohly by vás také zajímat následující články: Snížení dělohy a prolaps
Vaginální abnormality
Vrozené malformace existují jako další klinické obrazy týkající se vagíny (Anomálie). Může to být hymen (Panenská blána) nebo ovlivňují vagínu jako celek.
V této souvislosti dochází k vaginální aplazi, čímž člověk chápe nedostatek vývoje vytvořené vagíny. Dalším klinickým obrázkem je septická vagina, kde je vagina částečně nebo úplně rozdělena septem.
Hymenoidní síně se může vyskytnout také u novorozenců. Zde chybí otevření hymenů.
Všechny tyto anomálie jsou léčeny chirurgicky.