Pooperační komplikace / komplikace po operaci
Úvod / definice
Termín pooperační komplikace zahrnuje všechny problémy, které vzniknou po operaci a které mohou být velmi závažné. Některé komplikace vyžadují intenzivní lékařské sledování a rychlou terapii.
Pooperační komplikace se navíc ne vždy vyskytují bezprostředně po operaci, ale často pouze během 2 až 14 dnů poté. Výskyt pooperačních komplikací lze do značné míry zabránit:
- vyloučení některých rizikových faktorů,
- dobrý dohled a
- optimální chirurgické plánování.
Rizikové faktory
Existují některé předoperační faktory, které způsobují mnohem větší pravděpodobnost pooperačních komplikací.
Tyto zahrnují:
- starý věk
- Podvýživa nebo obezita,
- Diabetes mellitus
- Vysoký krevní tlak, cévní stenóza
- chronická obstrukční plicní nemoc,
- Zneužívání nikotinu nebo alkoholu,
- Selhání ledvin nebo srdeční choroby.
Všechny tyto rizikové faktory by měly být zjištěny v podrobném přijímacím pohovoru před operací, aby bylo možné přijmout vhodná opatření před operací, během ní a po ní.
Problémy mohou také nastat během operace, které významně zvyšují výskyt pooperačních komplikací.
Tyto zahrnují:
- nedostatečný objem,
- - nedostatečné monitorování dýchání a oběhu nebo -
- silné kolísání krevního tlaku.
Ale také dlouhá doba provozu, otevření několika tělních dutin a velké ztráty krve mohou vést k pooperačním komplikacím.
I po operaci mohou některé okolnosti vést ke komplikacím. I v tomto případě hrají při výskytu komplikací klíčovou roli nedostatečné podání objemu, příliš brzy odstranění ventilační trubice a nedostatečné monitorování. Nedostatečná fyzioterapeutická dechová terapie, špatná hygiena a nerovnováha elektrolytů mohou také vést k závažným komplikacím.
Komplikace ovlivňující plíce
Schopnost plic fungovat z velké části určuje uzdravení a výskyt komplikací. Fyzioterapeutická respirační terapie v rané fázi může zabránit pneumonii nebo jiným komplikacím.
Pleurální výpotek
Pleurální výpotek je hromadění vody mezi plicemi a plicní membránou. Na jedné straně to může nastat v případě slabého srdce a pak vede k oboustranným příznakům. K jednostrannému pleurálnímu výtoku dochází reaktivně po odstranění sleziny, částečném odstranění jater nebo v důsledku jakékoli infekce v břišní dutině. Klinicky výrazný pleurální výpotek vede k dušnosti a menším zhrouceným plicním řezům. Menší pleurální výpotky nejsou zpočátku zaznamenány.
V případě výtoků pod 200 ml na stranu není nutné tekutinu vypouštět jehlou (vpich), jinak by měl být propíchnut ultrazvukem.
Více k tomuto tématu na naší stránce Pleurální výpotek.
Pneumotorax
Pneumotorax je kolaps plic, obvykle po operaci po zavedení centrálního venózního katétru nebo v důsledku dlouhodobé ventilace. Pleura, plicní membrána, je propíchnuta tak, že vzduch proudí do pleurálního prostoru a plíce jsou stlačovány z vnějšku. V závislosti na závažnosti je pneumotorax spojen s dušností a zvýšenou srdeční frekvencí. Může být diagnostikována nasloucháním druhým stranám a poklepáním na plíce a vyžaduje rychlé ošetření.
To spočívá v instalaci odtoku hrudníku. Pomocí drenáže se vzduch uvolňuje z pleurálního prostoru a plíce se mohou znovu rozšířit.
Více k tomuto tématu na našem webu Pneumotorax.
Atelektáza
Atelektáza je zhroucená část plic. Segment nebo hlavní průdušek je obvykle ucpán zátkou hlenu, vzácněji krví nebo cizím tělem. To znamená, že postižená oblast je nadále zásobována krví, ale kyslík v této oblasti již nemůže být absorbován. Na postižené straně je méně dýchání. Diagnóza je zaměřena především na symptomy a je prováděna pomocí bicích a auskultací.
Terapie se provádí vhodným umístěním, aby se uvolnila překážka na sliznici. Kromě toho, odposlouchávání a vibrační terapie. Současně se podávají léky k rozpuštění sekrece.
Více o tom na našem webu Atelektáza
zápal plic
Pneumonie je pneumonie, která je jednou z hlavních komplikací po operaci. Je často způsobena nedostatečnou ventilací během pooperační bolesti související s bolestí a nedostatečnou dechovou aktivitou. Pneumonie se může objevit také při dlouhodobém větrání. Klinicky se vyskytují rychlé a mělké dechy, horečka, sputum při kašli a dušnost.
Terapie spočívá ve výrazné fyzioterapeutické dechové terapii, která zcela ventilauje plíce. Antibiotika jsou také podávána.
Více o tom na našem webu Zápal plic.
Respirační selhání
Respirační selhání je porucha dýchání a je jednou z hlavních komplikací, protože vede k nedostatečnému přívodu kyslíku do všech orgánů. Dochází ke snížení saturace kyslíkem a v některých případech se současně zvyšuje i koncentrace CO2. Příznaky dušnosti se objevují jako povrchní hackerství, cyanóza (modré zabarvení kůže a sliznic), zmatenost, neklid a strach.
Terapie je zpočátku podávání kyslíku pomocí tzv. Kyslíkových brýlí. Pokud toto opatření nevede k dostatečnému zvýšení nasycení, musí být pacient mechanicky ventilován. Důležitá je pečlivá kontrola krevních plynů a neustálá kontrola nasycení kyslíkem.
Přečtěte si více o tomto tématu na: Snížená saturace kyslíkem
Plicní embolie
Plicní embolie je jednou z nejnebezpečnějších pooperačních komplikací. Příčinou je hluboká trombóza dolních končetin nebo pánevních žil kvůli nedostatečnému průtoku krve nebo příliš malému cvičení. Z tohoto důvodu jsou všichni pacienti, kteří jsou po operaci vážně omezeni ve své mobilitě, léčeni profylaxí trombózy. Pokud se tato krevní sraženina uvolní, je transportována do velkých plicních žil, kde je položen velký průdušek. Najednou dochází k masivní dušnosti s bolestmi spojenými s dechem, zvýšením srdeční frekvence a poklesem krevního tlaku.
Terapie spočívá v podávání kyslíku a rozpuštění sraženiny pomocí antikoagulačních léčiv v terapeutických dávkách. V případě nedostatečné terapie může být plicní embolie fatální.
Více o tomto důležitém tématu na našich webových stránkách Plicní embolie.
Komplikace ovlivňující srdce
Komplikace po operaci srdce
Srdeční operace může být prováděna na bití nebo stojícím srdci, v závislosti na léčbě.
V takových případech, kdy je nutné zastavit srdce během chirurgického zákroku, existuje riziko vzniku zvláštních komplikací. Během operace srdce musí být oběhový systém poháněn strojem plic srdce. Pouze tak mohou být životně důležité orgány zásobovány kyslíkem a živinami. Postupy, které se nyní používají jako standard, jsou relativně bezpečné, ale po operaci srdce pomocí stroje na plicní srdce se mohou vyskytnout i pooperační komplikace. V této souvislosti hraje rozhodující roli především tvorba krevních sraženin, které mohou vést k mozkové mrtvici nebo infarktu.
Další typické pooperační komplikace po provedení operace srdce jsou založeny na typu chirurgického zákroku. Především je bolest z rány po operaci srdce vnímána mnoha postiženými pacienty jako velmi stresující. Z tohoto důvodu by měla být cílená terapie bolesti zahájena okamžitě po operaci srdce. V této souvislosti platí zásada, že po srdeční operaci může pacient dostat tolik léků proti bolesti, kolik skutečně potřebuje. Ukázalo se, že adekvátní úleva od bolesti má pozitivní účinek na proces hojení.
Kromě toho je dočasný výskyt výrazné únavy a celkové slabosti jednou z nejčastějších pooperačních komplikací po rozsáhlé operaci srdce. Důvodem je skutečnost, že operace na srdci jsou velkou zátěží pro organismus, což může vést k fyzickému a psychickému vyčerpání. Tato možná pooperační komplikace může být problematická zejména u starších a obecně oslabených pacientů. Fáze zotavení po několika týdnech by proto měla být naplánována i po srdečním zákroku bez komplikací.
Navíc mnoho pacientů hlásí pooperační komplikace, které ovlivňují paměť po operaci srdce. Poruchy koncentrace, mezery v paměti nebo zmatenost při operaci srdce jsou způsobeny hlavně anestézií a změnami oběhových stavů během chirurgického zákroku. U pacientů, kteří již trpěli problémy s pamětí před operací srdce, se příznaky mohou na několik dní zhoršovat. Halucinace jsou také typické pooperační komplikace po operaci srdce. Kromě toho může indukce celkové anestézie přerušit rytmus den-noc. To může vést k výrazným poruchám spánku během prvních několika nocí. Těžká bolest po operaci srdce může tento jev ještě zhoršit.
Kromě toho jsou dočasné poruchy zraku jednou z nejčastějších pooperačních komplikací po operaci srdce. Poruchy zraku se vyskytují u postižených pacientů během prvních několika týdnů po chirurgickém zákroku a projevují se ve formě: rozmazaného vidění, blikání očí a / nebo vizuálních halucinací.
V závislosti na typu a závažnosti srdečního onemocnění, které vyžaduje chirurgickou léčbu, mohou také nastat pooperační srdeční arytmie. Takzvaná „fibrilace síní“ je jednou z nejčastějších srdečních arytmií, které se vyskytují jako pooperační komplikace po operaci srdce. To se projevuje nepravidelnými, rychlými pulzy a hmatatelnými palpitacemi. Ve většině případů lze tuto pooperační komplikaci léčit bez problémů. Někteří z postižených pacientů však mohou potřebovat elektrickou kardioverzi, kde se k obnovení normálního srdečního rytmu používá elektrický puls.
Výskyt zadržování tekutin, tzv. Edém, je jednou z typických pooperačních komplikací po operaci srdce. U postižených pacientů se během chirurgického zákroku tekutina posouvá do tkáně. Klinicky lze tuto komplikaci rozpoznat rychlým přibýváním na váze a silným otokem v rukou a nohou. V mnoha případech je přebytečná tekutina eliminována bez lékařského zásahu během prvních pooperačních dnů. Pokud tomu tak není, musí být často zahájena diuretická terapie.
Přečtěte si více k tématu: Post-op otok
Kromě těchto poměrně neškodných, snadno léčitelných pooperačních komplikací po operaci srdce mohou být způsobeny i závažnější obtíže. Klinickým problémem mohou být zejména infekce a poruchy hojení ran. Pokud je sternum přerušeno během operace srdce, mohou se následně objevit poruchy hojení kostí.
Kromě toho existuje v případě chirurgického zákroku na otevřeném srdci riziko neurologických komplikací. Jednotlivá nervová vlákna mohou být ovlivněna během operace srdce. V důsledku toho se mohou objevit příznaky ochrnutí a smyslových poruch. Zejména ochrnutí bránice je vážný problém.
Kardiovaskulární selhání
Akutní kardiovaskulární selhání je doprovázeno náhlým poklesem krevního tlaku.
Klinicky se pacienti zblednou a kůže zčervenává, paže a nohy zchladnou, protože zásobování krví je omezeno na hlavní orgány. Takové selhání je způsobeno výrazně příliš vysokou srdeční frekvencí, dušností, příliš mělkým rychlým dýcháním a plicním edémem.
Terapie spočívá v dostatečném podávání kyslíku, v případě potřeby ventilaci, vytvoření venózního přístupu a pomalém podávání objemu. Kromě toho musí být pacienti monitorováni intenzivní péčí.
Vykolejená srdeční nedostatečnost je výsledkem akutního selhání pumpy srdce, například srdečního infarktu, plicní embolie nebo různých srdečních arytmií. Klinicky trpí dýchavičností, významně se zvyšuje srdeční a respirační frekvence, což však vede k neúčinnému příjmu kyslíku a transportu kyslíku.
Terapie spočívá ve zvýšení horní části těla, snížení objemu, podání kyslíku a léčbě vysokého srdečního tepu pomocí léků.
Syndrom kontinuity
Syndrom kontinuity je omezená schopnost pacienta spolupracovat s rizikem sebeohrožení následkem pooperačního, nekontrolovaného motorického neklidu, stavů zmatenosti nebo jiných proměnných doprovodných symptomů. V závislosti na rozsahu omezené spolupráce může být dechová terapie neúčinná a nekontrolovaný nepokoj může vést k nedostatečnému spánku, což může vést k fyzickému vyčerpání přibližně po 2 dnech. Předispozice k syndromu kontinuity jsou například zneužívání alkoholu a drog, stres, deprivace spánku a dlouhá období odpočinku po operaci. Symptomy obvykle začínají akutně a jsou velmi individuální, pokud jde o závažnost a intenzitu. Obvykle se v noci zhoršují a mohou vést k dezorientaci, panickým pokusům o útěk a násilnému odstranění katétrů a sond.
Terapie a profylaxe spočívá v nepřetržitém podávání klonidinu, které snižuje krevní tlak a pomáhá proti neklidu, a nepřetržité monitorování krevního tlaku a srdeční frekvence.
Více o tomto tématu najdete na našem webu Syndrom kontinuity.
Stresový vřed
Stresové vředy jsou akutní léze horního gastrointestinálního traktu. Příčinou je vypršená šoková fáze, která může být často před několika dny.
Predispozičními faktory jsou velké intervence, mnohočetná trauma, popáleniny, septické komplikace nebo poškození centrálního nervového systému. Klinicky je obsah žaludku krvavý, možná s zvracením krve. V některých případech je orgán perforován akutním břichem a volným vzduchem pod bránicí.
Terapie spočívá v výplachu žaludku studenou vodou o teplotě 14 ° C a pokusu o endoskopickou hemostázi. Pokud je pokus neúspěšný, musí být krvácení chirurgicky zastaveno. Aby se předešlo stresovým vředům, podává se orální jídlo brzy a do žaludeční trubice se zavede žaludeční trubice, která zmírní žaludek a omezí krvácení. Je také možná farmakologická profylaxe s inhibitory protonové pumpy.
Více o vředech a jejich různých formách se můžete dozvědět na naší stránce žaludečních vředů.
Horečka po operaci
Protože pooperační zvýšení teploty je součástí post-agresivního metabolismu, není mírné zvýšení teploty pod 38,5 ° C až 3 dny po operaci kritické.
Zpočátku výrazně zvýšená teplota a jakékoli zvýšení teploty po těchto 3 dnech vyžaduje důkladné objasnění a v případě potřeby terapii, protože horečka může být jasným příznakem infekce. Příčinou mohou být infekce rány nebo močových cest. Obě by měly být kontrolovány pravidelnými kontrolami rány a moči a, pokud je diagnóza pozitivní, ošetřena antibiotiky.
V případě infekce rány musí být otevřena a vyčištěna. Pneumonie také vede k horečce a měla by být naléhavě vyjasněna a ošetřena.
Jsou-li zavedeny centrální žilní katétry, jsou často příčinou infekcí, protože se bakterie mohou hromadit na materiálech. Horečka náhle prudce stoupá, vstupní bod je červený a nejsou žádné další příznaky. Zpočátku by měl být katétr okamžitě odstraněn a vyšetřen na přítomnost bakterií. Nový katétr by měl být zaveden až po 24 hodinách.
Otrava krve je šíření bakterií ze zdroje infekce do celého krevního řečiště. Protože fulminantní sepse může být fatální, měla by být příčina nalezena a naléhavě ošetřena.
Přečtěte si také článek: Horečka po operaci
Přerušení průchodu gastrointestinálního traktu
Po operaci se mohou objevit příznaky ochrnutí gastrointestinálního traktu. Paralýza žaludku může být způsobena peritonitidou, nedostatkem draslíku, abscesy nebo hematomy. Klinicky se vyskytuje nevolnost, zvracení, říhání, nadýmání a gastroezofageální reflux.
Terapie spočívá v umístění nasogastrické zkumavky, intravenózním podání peristaltických léků a laxativních opatření.
Střevní paralýza je jednou z nejčastějších pooperačních komplikací a je výsledkem normální pooperační střevní paralýzy. Nehybnost střeva je stále normální až 4 až 5 dní po operaci, pokud to trvá déle, vyžaduje to vyjasnění a terapii. Střevo může být imobilní z důvodu vnější manipulace, nedostatečného přísunu kyslíku nebo hematomů a abscesů v břiše. Po anestézii trpí pacienti klinicky nadýmáním, nevolností a zvracením. Střevní zvuky jsou velmi skromné a může dojít k nerovnováze elektrolytů.
Nejprve by měla být zavedena nasogastrická zkumavka a střevo by mělo být stimulováno léky. Nejlepší způsob, jak se vyhnout pooperační střevní paralýze, je včasné perorální krmení a časná mobilizace.
Sekundární krvácení
Pooperační krvácení do oblasti rány a ne zcela uzavřené cévy nebo poruchy koagulace.
Krvácení v krku je obzvláště nebezpečné, protože i malé množství může zúžit průdušnici a způsobit dušnost.
Masivní sekundární krvácení klinicky vede ke snížení krevního tlaku v důsledku ztráty krve a ke zvýšení pulsu, při kterém se srdce snaží kompenzovat ztrátu těžším čerpáním. Odtoky odebírají krev a oblast rány se může zvětšovat.
Terapie závisí na rozsahu reeatingu. V případě velkého sekundárního krvácení je nutné ránu znovu otevřít, aby se zjistila a odstranila příčina krvácení.
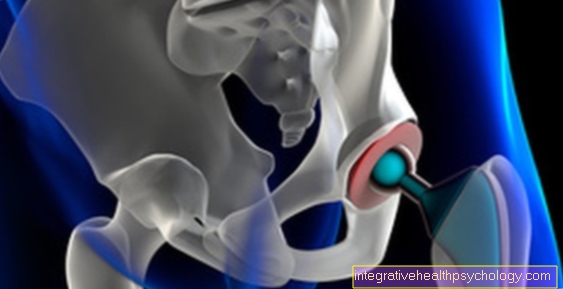
Komplikace po náhradě kyčle
Obecně je zavedení umělého kyčelního kloubu lékařským standardem. Tato chirurgická metoda je relativně bezpečný postup, který lze obvykle provádět bezpečně a bez problémů díky vysoké úrovni zkušeností. Pooperační komplikace se však v některých případech mohou objevit po totální náhradě kyčle.
V této souvislosti hrají rozhodující roli především tzv. „Obecná operační rizika“, která mohou nastat bez ohledu na typ chirurgického zákroku. Mezi nejčastější obecné pooperační komplikace po operaci náhrady kyčle patří ztráta krve, rozvoj zánětlivých procesů a výskyt trombózy.
Druh operace může také způsobit specifické pooperační komplikace. Bezprostředně po operaci nahrazení kyčle mohou bakteriální patogeny migrovat do umělého kyčelního kloubu a vést tam k zánětlivým procesům nebo infekcím.
Kromě toho je dislokace, nazývaná také dislokace, jednotlivých částí TEP jednou z nejčastějších pooperačních komplikací.
Přečtěte si více o tomto tématu na: Dislokace kyčle po protéze kyčle
Kromě toho může v průběhu procesu hojení dojít k uvolnění komponent TEP kyčle a souvisejícímu omezení funkce kloubů. Tyto časné pooperační komplikace lze pozorovat znovu a znovu, ale vyskytují se poměrně zřídka.
Méně než jedna ze sto operací náhrady kyčle vede k výskytu závažných pooperačních komplikací, které vyžadují léčbu. V této souvislosti je však třeba poznamenat, že nové komplikace se mohou objevit po operaci náhrady kyčle, a to i po několika týdnech až měsících.
Nejčastější pozdní pooperační komplikací, která se může vyskytnout v průběhu operace náhrady kyčle, je tvorba nové kostní substance v oblasti kloubu. V lékařské terminologii se tento jev nazývá „periartikulární osifikace“. Tato nová tvorba kostí se může lišit v závislosti na pacientovi a způsobit další obtíže. V závislosti na rozsahu nové tvorby kostí trpí pacienti bolestí a významnými omezeními v rozsahu pohybu i po úspěšné náhradě kyčle.
Přečtěte si více k tématu: Hip protéza způsobuje bolest
Pooperačním komplikacím, které se vyskytují v průběhu náhrady kyčle, však lze do značné míry zabránit. Především jednorázové ozáření kyčelního kloubu ionizujícím zářením vede ke snížení pooperačních komplikací. Tato metoda by měla být provedena do 24 hodin před a 72 hodin po plánované operaci. Tato metoda je zvláště výhodná pro pacienty, u kterých je zvýšené riziko vzniku nové kosti v kyčelním kloubu.
Možné faktory, které zvyšují riziko pooperačních komplikací po náhradě kyčle, jsou:
- Nová tvorba kostí po předchozích chirurgických zákrokech
- Významná omezení mobility před zařízením pro výměnu kyčle
- ankylozující spondylitida
- Výrazné poškození tkáně během chirurgického zákroku
Komplikace po operaci střev
V případě střevní chirurgie je třeba rozlišovat mezi obecnými a specifickými pooperačními komplikacemi. Ihned po chirurgickém zákroku může v operační oblasti dojít ke krvácení, což může vyžadovat další chirurgický zákrok.
Kromě toho výskyt zánětlivých procesů a vývoj poruch hojení ran patří k nejčastějším pooperačním komplikacím po střevní operaci. V těchto případech se u postižených pacientů často vyvinou obecné příznaky se signifikantním zvýšením tělesné teploty v jádru a / nebo výrazné zimnice. Zejména při otevřených intervencích s velkými řezy mohou slabá místa zůstat v břišní stěně během nebo po uzdravení jizvy, takže pupeční kýla se může objevit jako zvláštní forma řezné kýly (incisionální kýla). To je zvláště pravděpodobné, protože pupek je fyziologické zjizvení tkáně břišní stěny. Představuje riziko, že břišní orgány uniknou z břicha.
Zjistěte více o tomto tématu v našem článku Pupeční kýla.
Kromě toho je bolest v oblasti břišní dutiny jednou z typických pooperačních komplikací, které lze pozorovat i po úspěšné operaci střev. Během pobytu na klinice lze tuto bolest účinně zmírnit podáváním odpovídajících léků proti bolesti.
Střevní chirurgie se obvykle provádí v celkové anestézii. Podávané látky mohou mít trvalý účinek jak na kardiovaskulární systém, tak na gastrointestinální trakt. V této souvislosti existuje riziko, že po odstranění celkové anestezie bude funkce střev omezena na delší dobu.
Obecně lze předpokládat, že pooperační komplikace, které vzniknou bezprostředně po chirurgickém zákroku, lze snáze léčit. Specifické pooperační komplikace po provedení střevního chirurgického zákroku však obvykle vyžadují rozsáhlejší terapii. Především je paralýza jednotlivých částí střeva jednou z nejobávanějších pooperačních komplikací po operaci střeva. Příčinou tohoto jevu je imigrace imunitních buněk, které vedou k lokálnímu zánětu v chirurgické oblasti. Aktivované imunitní buňky však zůstávají nejen v oblasti operovaných střevních řezů, ale také se dostávají do jiných oblastí střeva krevním oběhem. Výskyt rozsáhlých zánětlivých procesů může vyvolat poruchu nervových vláken, která regulují kontrolu pohybu střev. V dlouhodobém horizontu to může způsobovat tzv. Střevní obstrukci prostřednictvím různých mechanismů. Pokusy obnovit nervovou funkci po odeznění zánětlivých procesů jsou dodnes považovány za téměř nemožné.
Kromě toho se mohou vyskytnout pozdní pooperační komplikace i po úspěšné operaci střev. Pokud musí být během chirurgického zákroku odstraněny části střeva, může to negativně ovlivnit využití jednotlivých složek potravy i absorpci tekutin v oběhu těla. Výsledkem je, že postižení pacienti často trpí závažnými nedostatky a přetrvávajícím průjmem.
Další pooperační komplikací, která se může objevit po střevním chirurgickém zákroku s odstraněním velkých částí střeva, je bolest po jídle. V mnoha případech jsou tyto stížnosti vyvolány nadměrným použitím zbytkového střeva.
Kromě toho se v průběhu střevní chirurgie může objevit jizevná tkáň. To může být podrážděno průchodem chyme. Pokud to vede k chronickému podráždění sliznice střeva, může to vést k zánětlivým procesům. Z tohoto důvodu by měl být přísně regulován příjem potravy ihned po střevní operaci. Ve většině případů lze konzumovat pouze dietní stravu po delší dobu. To je jediný způsob, jak zabránit nadužívání střeva a zabránit prasknutí střevních stěn v operačním prostoru.
Aby se snížilo riziko výskytu typických pooperačních komplikací po střevním chirurgickém zákroku, měli by postižení pacienti přísně dodržovat lékařská pravidla chování. Porušení může vést k vážným problémům, které ve většině případů vyžadují zdlouhavé a rozsáhlé ošetření.
Komplikace po odstranění vaječníků
Ve většině případů jsou vaječníky odstraněny v celkové anestézii. Z tohoto důvodu se mohou po operaci vyskytnout obecné pooperační komplikace. Látky používané v celkové anestézii mohou způsobit kardiovaskulární problémy ihned po odstranění vaječníků. Léky používané pro celkovou anestézii jsou nyní relativně dobře snášeny, ale u některých pacientů se může vyskytnout nevolnost a / nebo zvracení. Kromě toho je aktivita gastrointestinálního traktu a močového měchýře omezena běžnými anestetiky. V průběhu toho může dojít k pooperační zácpě (technický termín: zácpa) a / nebo zadržování moči.
Mezi nejčastější pooperační komplikace po odstranění vaječníků patří výskyt sekundárního krvácení a rozvoj zánětlivých procesů v oblasti operace. Riziko sekundárního krvácení je vážným problémem v případě odstranění vaječníků, důvodem je skutečnost, že velká množství krve může pronikat do tělní dutiny před sekundárním krvácením, což je klinicky zřejmé. Kontrola specifických hodnot krve může za určitých okolností riziko snížit. Kromě toho se u nedávno operované ženy mohou vyvinout poruchy hojení ran.
Kromě těchto obecných pooperačních komplikací hrají klíčovou roli také specifické komplikace po odstranění vaječníků. Během operace může dojít k poranění močového měchýře, močovodů nebo střev. Bezprostředně po chirurgickém zákroku se tato zranění často projevují prostřednictvím rozsáhlých funkčních ztrát v postiženém orgánu. Kromě toho může operace vést k tvorbě jizvové tkáně, což může vést k nepohodlí po delší dobu. V závislosti na rozsahu poškození tkáně postižené pacienty trpí těžkou bolestí břicha týdny po chirurgickém zákroku. Kromě toho má chirurgický zákrok v některých případech silný vliv na hormonální cyklus. Z tohoto důvodu se u mnoha postižených žen vyvinou perzistentní špinění po dobu několika týdnů.
Další informace jsou k dispozici v našem tématu: Odstranění vaječníků